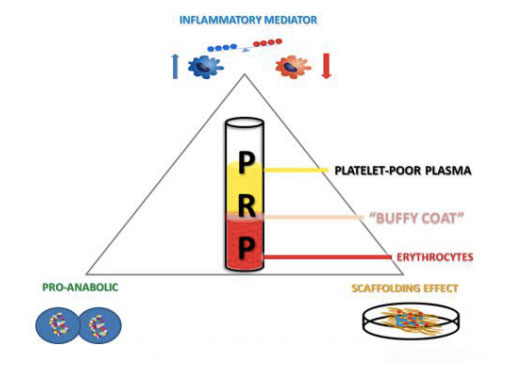
Danas se koncept poznat kao PRP prvi put pojavio u području hematologije 1970-ih.Hematolozi su prije nekoliko desetljeća stvorili pojam PRP kako bi opisali plazmu dobivenu iz broja trombocita viših od osnovne vrijednosti periferne krvi.Više od deset godina kasnije, PRP je korišten u maksilofacijalnoj kirurgiji kao oblik fibrina bogatog trombocitima (PRF).Sadržaj fibrina u ovom derivatu PRP-a ima važnu vrijednost zbog svoje adhezivnosti i svojstava stabilnog stanja, dok PRP ima trajna protuupalna svojstva i stimulira proliferaciju stanica.Konačno, oko 1990-ih, PRP je počeo postajati popularan.Na kraju je ova tehnologija prenijeta i na druga medicinska polja.Od tada se ova vrsta pozitivne biologije naširoko proučavala i primjenjivala u liječenju različitih mišićno-koštanih ozljeda profesionalnih sportaša, što je dodatno potaknulo njezinu široku pozornost u medijima.Osim što je učinkovit u ortopediji i sportskoj medicini, PRP se koristi i u oftalmologiji, ginekologiji, urologiji i kardiologiji, pedijatriji i plastičnoj kirurgiji.Posljednjih godina dermatolozi su hvalili PRP zbog njegovog potencijala u liječenju kožnih čireva, popravku ožiljaka, regeneraciji tkiva, pomlađivanju kože, pa čak i gubitku kose.
S obzirom na to da PRP može izravno manipulirati procesima cijeljenja i upalnim procesima, potrebno je kao referencu uvesti kaskadu cijeljenja.Proces ozdravljenja podijeljen je u sljedeće četiri faze: hemostaza;Upala;Proliferacija stanica i matriksa, te konačno remodeliranje rane.
Zacjeljivanje tkiva
Aktivira se kaskadna reakcija cijeljenja tkiva, što dovodi do agregacije trombocita, stvaranja ugrušaka i razvoja privremenog izvanstaničnog matriksa (ECM).Zatim se trombociti lijepe za izloženi kolagen i ECM protein, potičući oslobađanje bioaktivnih molekula prisutnih u a-granulama.Trombociti sadrže različite bioaktivne molekule, uključujući faktore rasta, faktore kemoterapije i citokine, kao i proupalne medijatore, kao što su prostaglandin, prostata ciklin, histamin, tromboksan, serotonin i bradikinin.
Završna faza procesa cijeljenja ovisi o remodeliranju rane.Pregradnja tkiva je strogo regulirana kako bi se uspostavila ravnoteža između anaboličkih i kataboličkih reakcija.U ovoj fazi trombocitni faktor rasta (PDGF) i transformirajući faktor rasta (TGF- β) Fibronektin i fibronektin stimuliraju proliferaciju i migraciju fibroblasta, kao i sintezu komponenti ECM-a.Međutim, vrijeme sazrijevanja rane u velikoj mjeri ovisi o težini rane, individualnim karakteristikama i specifičnoj sposobnosti zacjeljivanja ozlijeđenog tkiva.Neki patofiziološki i metabolički čimbenici mogu utjecati na proces ozdravljenja, kao što su ishemija tkiva, hipoksija, infekcija, neravnoteža faktora rasta, pa čak i bolesti povezane s metaboličkim sindromom.
Proupalno mikrookruženje ometa proces cijeljenja.Složenije je to što visoka aktivnost proteaze inhibira prirodno djelovanje faktora rasta (GF).Uz svoja mitotička, angiogena i kemotaktička svojstva, PRP je također bogat izvor mnogih faktora rasta.Ove biomolekule mogu se suprotstaviti štetnim učincima u upalnim tkivima kontroliranjem povećane upale i uspostavljanjem anaboličkih podražaja.Uzimajući u obzir ove karakteristike, istraživači bi mogli pronaći veliki potencijal u liječenju različitih složenih ozljeda.
Mnoge bolesti, posebice one mišićno-koštane prirode, snažno ovise o biološkim pripravcima koji reguliraju upalni proces, poput PRP-a za liječenje osteoartritisa.U ovom slučaju, zdravlje zglobne hrskavice ovisi o preciznoj ravnoteži anaboličkih i kataboličkih reakcija.Imajući ovo načelo na umu, uporaba određenih pozitivnih bioloških sredstava može se pokazati uspješnom u postizanju zdrave ravnoteže.PRP jer oslobađa trombocite α- Faktori rasta sadržani u granulama naširoko se koriste za regulaciju potencijala transformacije tkiva, što također smanjuje bol.Zapravo, jedan od glavnih ciljeva PRP tretmana je zaustaviti glavno upalno i kataboličko mikrookruženje i promicati transformaciju u protuupalne lijekove.Drugi su autori prethodno pokazali da trombinom aktivirani PRP povećava otpuštanje nekoliko bioloških molekula.Ti čimbenici uključuju čimbenik rasta hepatocita (HGF) i faktor nekroze tumora (TNF-α), transformirajući faktor rasta beta1 (TGF-β1), faktor rasta vaskularnog endotela (VEGF) i faktor rasta epidermisa (EGF).Druge studije su pokazale da PRP potiče povećanje razine mRNA kolagena tipa ii i agrekana, dok smanjuje inhibiciju proupalnog citokina interleukina – (IL) 1 na njima.Također je sugerirano da zbog HGF-a i TNF-α [28] PRP može pomoći u uspostavljanju protuupalnog učinka.Oba ova molekularna pripravka smanjuju nuklearni faktor kappaB (NF-κV) Antiaktivacijska aktivnost i ekspresija;Drugo, ekspresija TGF-β1 također sprječava kemotaksiju monocita, čime se suprotstavlja Učinku TNF-α na transaktivaciju kemokina.Čini se da HGF igra nezamjenjivu ulogu u protuupalnom učinku izazvanom PRP-om.Ovaj snažni protuupalni citokin uništava NF-κ B signalni put, a ekspresija proupalnih citokina inhibira upalni odgovor.Osim toga, PRP također može smanjiti visoku razinu dušikovog oksida (NO).Na primjer, u zglobnoj hrskavici dokazano je da povećanje koncentracije NO inhibira sintezu kolagena i inducira apoptozu hondrocita, dok povećava sintezu matriksnih metaloproteinaza (MMP), čime se potiče transformacija katabolizma.Što se tiče degeneracije stanica, PRP se također smatra sposobnim manipulirati autofagijom specifičnih vrsta stanica.Dolaskom u konačno stanje starenja neke stanične skupine gube mogućnost statičkog stanja i samoobnavljanja.Međutim, nedavne studije su pokazale da PRP tretman može dobro preokrenuti ova štetna stanja.Moussa i suradnici dokazali su da PRP može inducirati zaštitu hondrocita povećanjem autofagije i protuupalnih markera, dok smanjuje apoptozu ljudske osteoartritisne hrskavice.Garcia Pratt i sur.Zabilježeno je da autofagija određuje prijelaz između stanja mirovanja i starenja mišićnih matičnih stanica.Istraživači vjeruju da, in vivo, normalizacija integrirane autofagije izbjegava nakupljanje intracelularnog oštećenja i sprječava starenje i funkcionalno opadanje satelitskih stanica.Čak i kod starenja ljudskih matičnih stanica, kao što je nedavno, Parrish i Rodes također su dali značajan doprinos, dodatno otkrivajući protuupalni potencijal PRP-a.Ovaj put fokus je na interakciji između trombocita i neutrofila.U svojoj su istrazi znanstvenici objasnili da su aktivirane trombocite koje oslobađa arahidonska kiselina apsorbirali neutrofili i pretvorili u leukotriene i prostaglandine, poznate upalne molekule.Međutim, interakcija neutrofila trombocita omogućuje pretvaranje leukotriena u lipoproteine, za koje je dokazano da su učinkoviti protuupalni proteini koji mogu ograničiti aktivaciju neutrofila i spriječiti dijalizu, te pospješiti nasljeđivanje do završne faze kaskade zacjeljivanja.
Proupalno mikrookruženje ometa proces cijeljenja.Složenije je to što visoka aktivnost proteaze inhibira prirodno djelovanje faktora rasta (GF).Uz svoja mitotička, angiogena i kemotaktička svojstva, PRP je također bogat izvor mnogih faktora rasta.Ove biomolekule mogu se suprotstaviti štetnim učincima u upalnim tkivima kontroliranjem povećane upale i uspostavljanjem anaboličke stimulacije.
Faktor stanica
Citokini u PRP-u igraju ključnu ulogu u manipuliranju procesom popravka tkiva i regulaciji upalnog oštećenja.Protuupalni citokini su širok raspon biokemijskih molekula koje posreduju u odgovoru proupalnih citokina, uglavnom izazvanom aktiviranim makrofagima.Protuupalni citokini stupaju u interakciju sa specifičnim inhibitorima citokina i topivim citokinskim receptorima kako bi regulirali upalu.Interleukin (IL) – 1 antagonisti receptora, IL-4, IL-10, IL-11 i IL-13 klasificirani su kao glavni protuupalni lijekovi, citokini.Ovisno o različitim vrstama rana, neki citokini, kao što su interferon, faktor inhibicije leukemije, TGF-β i IL-6, koji mogu pokazati proupalne ili protuupalne učinke.TNF-α、 IL-1 i IL-18 imaju određene citokinske receptore koji mogu inhibirati proupalni učinak drugih proteina [37].IL-10 je jedan od najučinkovitijih protuupalnih citokina, koji može smanjiti proupalne citokine kao što su IL-1, IL-6 i TNF-α, i povećati protuupalne čimbenike.Ovi antiregulacijski mehanizmi igraju ključnu ulogu u proizvodnji i funkciji proupalnih citokina.Osim toga, određeni citokini mogu potaknuti specifične signalne odgovore za stimulaciju fibroblasta, koji su ključni za popravak tkiva.Upalni citokin TGF β 1、IL-1 β、 IL-6, IL-13 i IL-33 stimuliraju fibroblaste da se diferenciraju u miofibroblaste i poboljšavaju ECM [38].Zauzvrat, fibroblasti izlučuju citokin TGF-β、 IL-1β、 IL-33, CXC i CC kemokini potiču upalni odgovor aktiviranjem i regrutiranjem imunoloških stanica kao što su makrofagi.Ove upalne stanice igraju višestruke uloge u rani, uglavnom poticanjem čišćenja rane – i biosinteze kemokina, metabolita i faktora rasta, što je ključno za rekonstrukciju novih tkiva.Stoga citokini u PRP-u igraju važnu ulogu u stimuliranju imunološkog odgovora posredovanog staničnom vrstom i poticanju regresije upalnog stadija.Zapravo, neki su istraživači nominirali ovaj proces kao "regenerativnu upalu", ukazujući da je stadij upale, unatoč tjeskobi pacijenta, neophodan i kritičan korak za uspješan završetak procesa oporavka tkiva, uzimajući u obzir epigenetski mehanizam koji signalizira upala promiču plastičnost stanica.
Uloga citokina u upalama fetalne kože od velikog je značaja za istraživanje regenerativne medicine.Razlika između fetalnih i odraslih mehanizama zacjeljivanja je u tome što se oštećena fetalna tkiva ponekad vraćaju u prvobitno stanje u skladu s fetalnom dobi i relevantnim tipovima tkiva.Kod ljudi se fetalna koža može potpuno regenerirati unutar 24 tjedna, dok kod odraslih zacjeljivanje rana može dovesti do stvaranja ožiljaka.Kao što znamo, u usporedbi sa zdravim tkivima, mehanička svojstva ožiljnih tkiva značajno su smanjena, a njihove funkcije ograničene.Posebna pažnja posvećena je citokinu IL-10, za koji je utvrđeno da je visoko izražen u amnionskoj tekućini i fetalnoj koži, a dokazano je da igra ulogu u obnavljanju fetalne kože bez ožiljaka, pospješeno pleiotropnim učinkom citokina.ZgheibC i sur.Proučavana je transplantacija kože fetusa u transgene nockout (KO) IL-10 miševe i kontrolne miševe.IL-10KO miševi pokazali su znakove upale i stvaranja ožiljaka oko transplantata, dok transplantati u kontrolnoj skupini nisu pokazali značajne promjene u biomehaničkim svojstvima niti su ožiljci zacijelili.
Važnost reguliranja osjetljive ravnoteže između ekspresije protuupalnih i proupalnih citokina je u tome što potonji, kada se prekomjerno proizvode, u konačnici šalju signale degradacije stanica smanjenjem ekspresije određenih gena.Na primjer, u mišićno-koštanoj medicini, IL-1 β Down regulira SOX9, koji je odgovoran za razvoj hrskavice.SOX9 proizvodi važne faktore transkripcije za razvoj hrskavice, regulira kolagen tipa II alfa 1 (Col2A1) i odgovoran je za kodiranje gena kolagena tipa II.IL-1 β Konačno, smanjena je ekspresija Col2A1 i agrekana.Međutim, pokazalo se da liječenje proizvodima bogatim trombocitima inhibira IL-1 β. On je još uvijek izvediv saveznik regenerativne medicine za održavanje ekspresije gena koji kodiraju kolagen i smanjuje apoptozu hondrocita izazvanu proupalnim citokinima.
Anabolička stimulacija: Osim što reguliraju upalno stanje oštećenog tkiva, citokini u PRP-u također sudjeluju u anaboličkoj reakciji igrajući svoje uloge mitoze, kemijske privlačnosti i proliferacije.Ovo je in vitro studija koju su vodili Cavallo i sur.Proučiti učinke različitih PRP-ova na ljudske hondrocite.Istraživači su primijetili da PRP proizvodi s relativno niskim koncentracijama trombocita i leukocita stimuliraju normalnu aktivnost hondrocita, što je pogodno za promicanje nekih staničnih mehanizama anaboličkog odgovora.Na primjer, opažena je ekspresija kolagena tipa ii i agregirajućih glikana.Nasuprot tome, čini se da visoke koncentracije trombocita i leukocita stimuliraju druge stanične signalne putove koji uključuju različite citokine.Autori sugeriraju da bi to moglo biti posljedica prisutnosti velikog broja bijelih krvnih stanica u ovoj određenoj PRP formulaciji.Čini se da su te stanice odgovorne za povećanu ekspresiju određenih faktora rasta, kao što su VEGF, FGF-b i interleukini IL-1b i IL-6, koji zauzvrat mogu stimulirati TIMP-1 i IL-10.Drugim riječima, u usporedbi s "lošom" PRP formulom, čini se da PRP mješavina bogata trombocitima i bijelim krvnim stanicama potiče relativnu invazivnost hondrocita.
Studija koju su osmislili Schnabel i sur.je dizajniran za procjenu uloge autolognih biomaterijala u tkivu tetive konja.Autori su prikupili uzorke krvi i tetiva od šest mladih odraslih konja (2-4 godine) i usredotočili su se na proučavanje obrasca ekspresije gena, DNK i sadržaja kolagena eksplantata tetiva flexor digitorum superficialisa konja uzgajanih u mediju koji je sadržavao PRP. ili druge krvne produkte.Eksplantati tetive uzgajani su u krvi, plazmi, PRP-u, plazmi s nedostatkom trombocita (PPP) ili aspiratima koštane srži (BMA), a aminokiseline su dodane u 100%, 50% ili 10% DMEM bez seruma.U provođenju primjenjive biokemijske analize nakon..., istraživači su primijetili da je koncentracija TGF- β PDGF-BB i PDGF-1 u PRP mediju bila posebno viša od koncentracije svih drugih testiranih krvnih proizvoda.Osim toga, tkiva tetiva uzgojena u 100% PRP mediju pokazala su povećanu ekspresiju gena matričnih proteina COL1A1, COL3A1 i COMP, ali nisu povećala kataboličke enzime MMPs3 i 13. Barem u pogledu strukture tetive, ova in vivo studija podupire upotrebu autolo – proizvod od gihta, ili PRP, za liječenje tendinitisa velikih sisavaca.
Chen i sur.Dalje se raspravljalo o rekonstruktivnom učinku PRP-a.U svojim prethodnim serijama studija, istraživači su dokazali da, osim povećanja stvaranja hrskavice, PRP također potiče povećanje sinteze ECM-a i inhibira upalnu reakciju zglobne hrskavice i jezgre pulposusa.PRP može aktivirati TGF fosforilacijom Smad2/3- β Signalni put igra važnu ulogu u rastu i diferencijaciji stanica.Osim toga, također se vjeruje da fibrinski ugrušci nastali nakon aktivacije PRP-a daju čvrstu trodimenzionalnu strukturu, omogućujući stanicama da prianjaju, što može dovesti do izgradnje novih tkiva.
Drugi istraživači dali su značajan doprinos liječenju kroničnih kožnih ulkusa u području dermatologije.Ovo je također vrijedno pažnje.Na primjer, istraživanje koje su proveli Hessler i Shyam 2019. godine pokazuje da je PRP vrijedan kao izvediv i učinkovit alternativni tretman, dok kronični ulkus otporan na lijekove još uvijek donosi značajno ekonomsko opterećenje za zdravstvenu skrb.Konkretno, čir na stopalu kod dijabetesa je dobro poznati veliki zdravstveni problem, zbog kojeg je lako amputirati udove.Studija koju su objavili Ahmed i sur.u 2017. pokazalo je da autologni PRP gel može potaknuti zacjeljivanje rana kod pacijenata s kroničnim dijabetičkim ulkusom na stopalu otpuštanjem potrebnih faktora rasta, čime se značajno poboljšava brzina zacjeljivanja.Slično tome, Gonchar i kolege pregledali su i raspravljali o regenerativnom potencijalu PRP-a i koktela faktora rasta u poboljšanju liječenja dijabetičkih ulkusa stopala.Istraživači su predložili da je korištenje mješavina faktora rasta vjerojatno moguće rješenje, koje može poboljšati prednosti korištenja PRP-a i jednog faktora rasta.Stoga, u usporedbi s upotrebom jednog faktora rasta, kombinacija PRP-a i drugih strategija liječenja može značajno pospješiti zacjeljivanje kroničnih ulkusa.
Fibrin
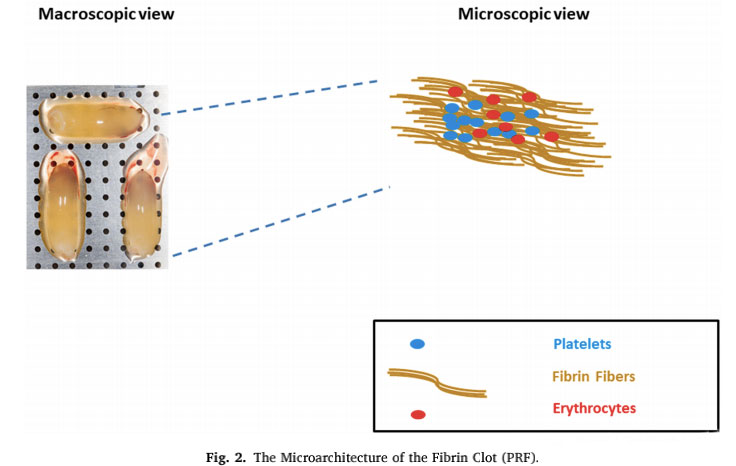
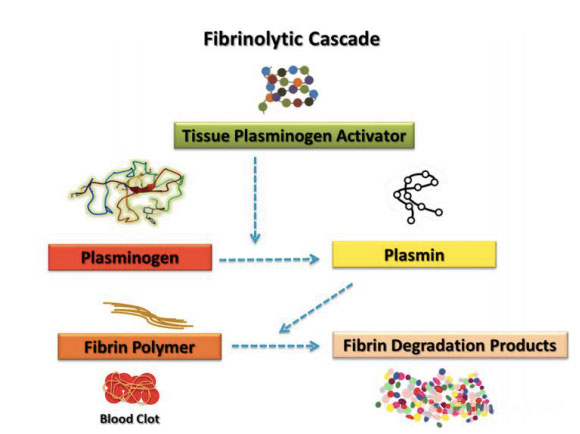
Trombociti nose nekoliko čimbenika povezanih s fibrinolitičkim sustavom, koji mogu pojačati ili smanjiti fibrinolitičku reakciju.Vremenski odnos i relativni doprinos hematoloških komponenti i funkcije trombocita u razgradnji ugruška još uvijek je problem vrijedan opsežne rasprave u zajednici.Literatura predstavlja mnoge studije koje se fokusiraju samo na trombocite, koji su poznati po svojoj sposobnosti da utječu na proces ozdravljenja.Unatoč velikom broju izvrsnih studija, druge hematološke komponente, kao što su koagulacijski faktori i fibrinolitički sustavi, također su značajno pridonijele učinkovitom zacjeljivanju rana.Po definiciji, fibrinoliza je složen biološki proces koji ovisi o aktivaciji određenih enzima za poticanje razgradnje fibrina.Reakcija fibrinolize je predložena od strane drugih autora da produkti razgradnje fibrina (fdp) zapravo mogu biti molekularni agensi odgovorni za poticanje popravka tkiva.Slijed važnih bioloških događaja prije je od taloženja fibrina i uklanjanja angiogeneze, što je neophodno za zacjeljivanje rana.Stvaranje ugrušaka nakon ozljede služi kao zaštitni sloj za zaštitu tkiva od gubitka krvi i invazije mikrobnih agenasa, a također osigurava privremenu matricu kroz koju stanice mogu migrirati tijekom procesa popravka.Ugrušak nastaje zbog fibrinogena koji se cijepa serinskom proteazom, a trombociti se skupljaju u mrežu umreženih fibrinskih vlakana.Ova reakcija je pokrenula polimerizaciju fibrinskog monomera, što je glavni događaj stvaranja krvnog ugruška.Ugrušak se također može koristiti kao spremnik citokina i faktora rasta, koji se oslobađaju tijekom degranulacije aktiviranih trombocita.Fibrinolitički sustav je strogo reguliran plazminom i igra ključnu ulogu u poticanju migracije stanica, bioraspoloživosti faktora rasta i regulaciji drugih sustava proteaza uključenih u upalu i regeneraciju tkiva.Poznato je da se ključne komponente fibrinolize, kao što su receptor aktivatora plazminogena urokinaze (uPAR) i inhibitor aktivatora plazminogena-1 (PAI-1), eksprimiraju u mezenhimalnim matičnim stanicama (MSC), koje su posebne vrste stanica potrebne za uspješno zacjeljivanje rana .
Migracija stanica
Aktivacija plazminogena preko uPA uPAR asocijacije je proces koji potiče migraciju upalnih stanica jer pojačava izvanstaničnu proteolizu.Zbog nedostatka transmembranskih i unutarstaničnih domena, uPAR treba koreceptore kao što su integrin i vitelin za regulaciju migracije stanica.Nadalje je pokazalo da je vezanje uPA uPAR rezultiralo povećanjem afiniteta uPAR za vitrektonektin i integrin, što je pospješilo staničnu adheziju.Inhibitor aktivatora plazminogena-1 (PAI-1) zauzvrat uzrokuje odvajanje stanica.Kada se veže za uPA uPA kompleksa upar integrina na površini stanice, uništava interakciju između upar vitelina i integrin vitelina.
U kontekstu regenerativne medicine, mezenhimalne matične stanice koštane srži mobiliziraju se iz koštane srži u slučaju teških oštećenja organa, pa se mogu naći u cirkulaciji pacijenata s višestrukim prijelomima.Međutim, u posebnim slučajevima, kao što je završni stadij zatajenja bubrega, završnog stadija zatajenja jetre ili tijekom odbacivanja nakon transplantacije srca, te se stanice možda neće otkriti u krvi [66].Zanimljivo je da se te mezenhimalne (stromalne) pretečke stanice dobivene iz ljudske koštane srži ne mogu otkriti u krvi zdravih pojedinaca [67].Prethodno je predložena uloga uPAR u mobilizaciji mezenhimalnih matičnih stanica koštane srži (BMSC), što je slično pojavi uPAR u mobilizaciji hematopoetskih matičnih stanica (HSC).Varabaneni i sur.Rezultati su pokazali da je uporaba faktora stimulacije kolonije granulocita kod miševa s nedostatkom uPAR uzrokovala neuspjeh MSC, što je još jednom ojačalo potpornu ulogu sustava fibrinolize u migraciji stanica.Daljnje studije također su pokazale da glikozil fosfatidilinozitol usidreni uPA receptori reguliraju adheziju, migraciju, proliferaciju i diferencijaciju aktiviranjem određenih unutarstaničnih signalnih putova, kako slijedi: preživjeli fosfatidilinozitol 4,5-difosfat 3-kinaza/Akt i ERK1/2 signalni putovi i adhezijska kinaza (FAK).
U kontekstu cijeljenja MSC rana, fibrinolitički faktor je dokazao svoju daljnju važnost.Na primjer, miševi s manjkom plazminogena pokazali su ozbiljno kašnjenje u zacjeljivanju rana, što ukazuje da je plazmin važan u ovom procesu.Kod ljudi gubitak plazmina također može dovesti do komplikacija zacjeljivanja rana.Prekid krvotoka može značajno inhibirati regeneraciju tkiva, što također objašnjava zašto su ti procesi regeneracije izazovniji kod pacijenata sa šećernom bolešću.
Mezenhimalne matične stanice koštane srži regrutirane su na mjesto rane kako bi se ubrzalo zacjeljivanje rane.Pod stabilnim uvjetima, ove su stanice eksprimirale uPAuPAR i PAI-1.Posljednja dva proteina su čimbenici inducibilni hipoksijom α (HIF-1 α). Ciljanje je vrlo prikladno jer je HIF-1 u MSC-ima α. Aktivacija FGF-2 i HGF pospješuje pojačanu regulaciju FGF-2 i HGF;HIF-2 α S druge strane, VEGF-A [77] je pojačano reguliran, što zajedno doprinosi zacjeljivanju rana.Osim toga, čini se da HGF pojačava regrutiranje mezenhimalnih matičnih stanica koštane srži u mjesta rana na sinergistički način.Mora se napomenuti da se pokazalo da ishemijska i hipoksična stanja značajno ometaju zacjeljivanje rane.Iako BMSC imaju tendenciju živjeti u tkivima koja osiguravaju niske razine kisika, preživljavanje transplantiranih BMSC in vivo postaje ograničeno jer transplantirane stanice često umiru pod nepovoljnim uvjetima opaženim u oštećenim tkivima.Sudbina adhezije i preživljavanja mezenhimalnih matičnih stanica koštane srži pod hipoksijom ovisi o fibrinolitičkim čimbenicima koje te stanice izlučuju.PAI-1 ima visok afinitet za vitelin, tako da se može natjecati za vezanje uPAR i integrina na vitelin, čime inhibira staničnu adheziju i migraciju.
Monociti i sustav regeneracije
Prema literaturi postoje brojne rasprave o ulozi monocita u cijeljenju rana.Makrofagi uglavnom potječu iz krvnih monocita i igraju važnu ulogu u regenerativnoj medicini [81].Budući da neutrofili izlučuju IL-4, IL-1, IL-6 i TNF-α, te stanice obično prodiru u ranu oko 24-48 sati nakon ozljede.Trombociti otpuštaju trombin i trombocitni faktor 4 (PF4), koji mogu pospješiti regrutiranje monocita i diferencirati se u makrofage i dendritične stanice.Značajna značajka makrofaga je njihova plastičnost, odnosno mogu pretvoriti fenotipove i diferencirati se u druge tipove stanica, kao što su endotelne stanice, a zatim pokazati različite funkcije na različite biokemijske podražaje u mikrookruženju rane.Upalne stanice izražavaju dva glavna fenotipa, M1 ili M2, ovisno o lokalnom molekularnom signalu kao izvoru stimulacije.M1 makrofage induciraju mikrobni agensi, pa imaju više proupalnih učinaka.Nasuprot tome, M2 makrofagi se obično proizvode reakcijama tipa 2 i imaju protuupalna svojstva, tipično karakterizirana povećanjem IL-4, IL-5, IL-9 i IL-13.Također je uključen u popravak tkiva kroz proizvodnju faktora rasta.Prijelaz s podtipa M1 na M2 uvelike je potaknut kasnom fazom cijeljenja rane.M1 makrofagi pokreću apoptozu neutrofila i pokreću čišćenje tih stanica).Fagocitoza neutrofila aktivira niz događaja, u kojima je proizvodnja citokina isključena, polarizirajući makrofage i otpuštajući TGF- β 1。 Ovaj faktor rasta ključni je regulator diferencijacije miofibroblasta i kontrakcije rane, što omogućuje rješavanje upale i početak faze proliferacije u kaskadi zacjeljivanja [57].Drugi vrlo srodan protein uključen u stanične procese je serin (SG).Utvrđeno je da je ovaj proteoglikan iz sekretornih granula hemopoetskih stanica neophodan za pohranjivanje sekretornih proteina u specifičnim imunološkim stanicama, kao što su mastociti, neutrofili i citotoksični T limfociti.Iako mnoge nehematopoetske stanice također sintetiziraju plazminogen, sve upalne stanice proizvode veliku količinu ovog proteina i pohranjuju ga u granule za daljnju interakciju s drugim upalnim medijatorima, uključujući proteaze, citokine, kemokine i faktore rasta.Čini se da su negativno nabijeni lanci glikozaminoglikana (GAG) u SG-u ključni za stabilnost sekretornih granula, budući da se mogu vezati i olakšati skladištenje bitno nabijenih granularnih komponenti u stanici, proteinu i lancu GAG-a na specifičan način.Što se tiče njihovog sudjelovanja u PRP istraživanju, Woulfe i kolege su prethodno pokazali da je nedostatak SG usko povezan s morfološkim promjenama trombocita;Trombocitni faktor 4 β- Defekti skladištenja PDGF u tromboglobulinu i trombocitima;Loša agregacija i sekrecija trombocita in vitro i trombozni defekt in vivo.Istraživači su stoga zaključili da se čini da je ovaj proteoglikan glavni regulator tromboze.
Proizvodi bogati trombocitima mogu dobiti osobnu punu krv prikupljanjem i centrifugiranjem i podijeliti smjesu u različite slojeve koji sadrže plazmu, trombocite, bijele krvne stanice i bijele krvne stanice.Kada je koncentracija trombocita veća od osnovne vrijednosti, može ubrzati rast kosti i mekog tkiva, uz najmanje nuspojava.Primjena autolognih PRP proizvoda relativno je nova biotehnologija koja kontinuirano pokazuje optimistične rezultate u poticanju i ubrzavanju cijeljenja raznih ozljeda tkiva.Učinkovitost ove alternativne metode liječenja može se pripisati lokalnoj isporuci širokog spektra faktora rasta i proteina za simulaciju i potporu fiziološkog zacjeljivanja rana i procesa popravka tkiva.Osim toga, fibrinolitički sustav očito ima važan utjecaj na cjelokupnu obnovu tkiva.Osim što mijenja staničnu regrutaciju upalnih stanica i mezenhimalnih matičnih stanica koštane srži, također može regulirati proteolitičku aktivnost područja zacjeljivanja rana i proces regeneracije mezodermalnih tkiva, uključujući kosti, hrskavicu i mišiće, pa je ključna komponenta mišićno-koštani lijek.
Ubrzano ozdravljenje cilj je kojemu teže mnogi stručnjaci u području medicine.PRP predstavlja pozitivan biološki alat, koji nastavlja pružati obećavajući razvoj u poticanju i koordinaciji kaskade regenerativnih događaja.Međutim, budući da je ovo terapeutsko sredstvo još uvijek vrlo složeno, posebice zato što oslobađa bezbrojne bioaktivne čimbenike i njihove različite mehanizme interakcije i učinke transdukcije signala, potrebna su daljnja istraživanja.
(Sadržaj ovog članka je ponovno tiskan i ne dajemo nikakvo izričito ili implicitno jamstvo za točnost, pouzdanost ili potpunost sadržaja sadržanog u ovom članku i nismo odgovorni za mišljenja ovog članka, molimo za razumijevanje.)
Vrijeme objave: 16. prosinca 2022