Moderni PRP: “Klinički PRP”
U proteklih 10 godina shema liječenja PRP-om doživjela je velike promjene.Kroz eksperimentalna i klinička istraživanja sada imamo bolje razumijevanje fiziologije trombocita i drugih stanica.Osim toga, nekoliko visokokvalitetnih sustavnih procjena, meta-analiza i randomiziranih kontroliranih ispitivanja pokazalo je učinkovitost PRP biotehnologije u mnogim medicinskim područjima, uključujući dermatologiju, kardiokirurgiju, plastičnu kirurgiju, ortopedsku kirurgiju, liječenje boli, bolesti kralježnice i sportsku medicinu .
Trenutna karakteristika PRP-a je njegova apsolutna koncentracija trombocita, koja se mijenja od početne definicije PRP-a (uključujući koncentraciju trombocita višu od početne vrijednosti) na više od 1 × 10 6/µL ili oko 5 puta minimalnu koncentraciju trombocita u trombocitima iz Osnovna linija.U opsežnom pregledu Fadadu i sur.Evaluirana su 33 PRP sustava i protokola.Broj trombocita u konačnom PRP pripravku koji proizvode neki od ovih sustava niži je od onog u punoj krvi.Izvijestili su da se trombocitni faktor PRP-a povećao na čak 0,52 s kompletom za jednu vrtnju (Selphyl®).Nasuprot tome, dvostruka rotacija EmCyte Genesis PurePRPII ® Koncentracija trombocita koju proizvodi uređaj je najveća (1,6 × 10 6 /µL) .
Očito, in vitro i životinjske metode nisu idealno istraživačko okruženje za uspješnu transformaciju u kliničku praksu.Slično tome, studija usporedbe uređaja ne podupire odluku jer pokazuje da je koncentracija trombocita između PRP uređaja vrlo različita.Srećom, kroz tehnologiju i analizu temeljenu na proteomici, možemo povećati naše razumijevanje funkcija stanica u PRP-u koje utječu na rezultate liječenja.Prije postizanja konsenzusa o standardiziranim pripravcima i formulacijama PRP-a, PRP bi trebao slijediti kliničke formulacije PRP-a za promicanje značajnih mehanizama popravka tkiva i progresivnih kliničkih rezultata.
Klinička PRP formula
Trenutno je učinkoviti klinički PRP (C-PRP) karakteriziran kao složeni sastav autolognih višestaničnih komponenti u plazmi malog volumena dobivene iz dijela periferne krvi nakon centrifugiranja.Nakon centrifugiranja, PRP i njegove netrombocitne stanične komponente mogu se oporaviti iz uređaja za koncentraciju u skladu s različitim gustoćama stanica (od kojih je gustoća trombocita najmanja).
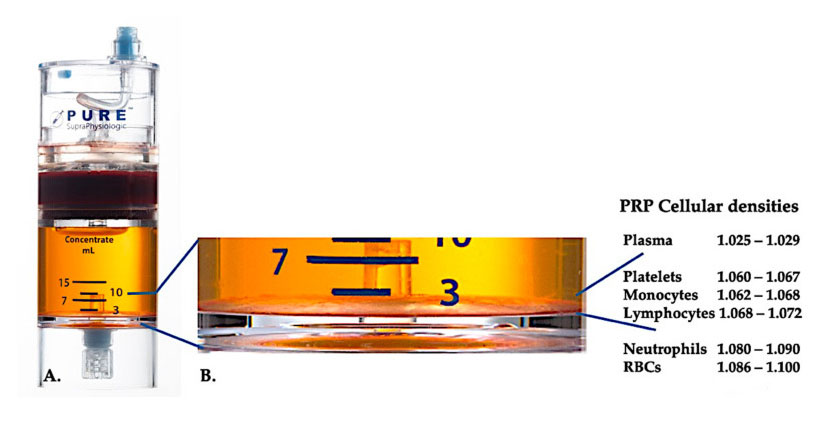
Koristite PurePRP-SP ® Oprema za odvajanje stanične gustoće (EmCyte Corporation, Fort Myers, FL, SAD) korištena je za punu krv nakon dva postupka centrifugiranja.Nakon prvog procesa centrifugiranja, cijela krvna komponenta je odvojena u dva osnovna sloja, suspenziju trombocitne plazme i sloj crvenih krvnih stanica.U A, drugi korak centrifugiranja je dovršen.Stvarni PRP volumen može se izdvojiti za primjenu na pacijentu.Povećanje u B pokazuje da postoji organizirani višekomponentni smeđi sloj sedimentacije eritrocita (predstavljen plavom linijom) na dnu opreme, koji sadrži visoke koncentracije trombocita, monocita i limfocita, na temelju gradijenta gustoće.U ovom primjeru, prema protokolu pripreme C-PRP s lošim neutrofilima, bit će ekstrahiran minimalni postotak neutrofila (<0,3%) i eritrocita (<0,1%).
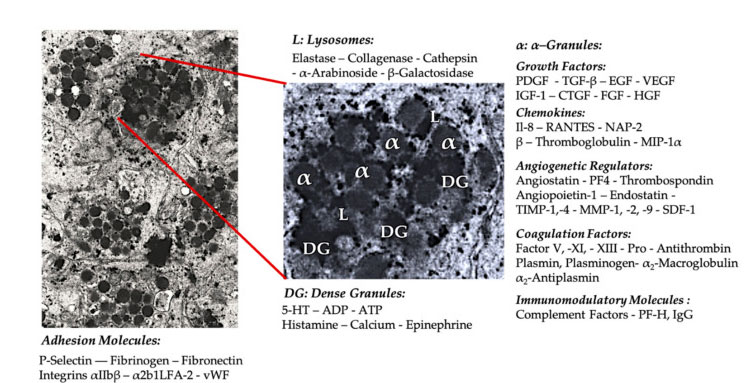
Granule trombocita
U ranoj kliničkoj primjeni PRP-a, α-granule su najčešće spominjana unutarnja struktura trombocita, jer sadrže faktore koagulacije, veliki broj PDGF i angiogene regulatore, ali imaju malu trombogenu funkciju.Ostali čimbenici uključuju manje poznate komponente kemokina i citokina, kao što je trombocitni faktor 4 (PF4), pretrombocitni bazični protein, P-selektin (aktivator integrina) i kemokin RANTES (reguliran aktivacijom, ekspresijom normalnih T stanica i vjerojatno lučenje).Ukupna funkcija ovih specifičnih komponenti granula trombocita je regrutiranje i aktiviranje drugih imunoloških stanica ili induciranje upale endotelnih stanica.
Guste zrnate komponente kao što su ADP, serotonin, polifosfat, histamin i adrenalin više se implicitno koriste kao regulatori aktivacije trombocita i tromboze.Što je najvažnije, mnogi od ovih elemenata imaju funkciju modificiranja imunoloških stanica.ADP trombocita prepoznaje receptor P2Y12ADP na dendritskim stanicama (DC), čime se povećava endocitoza antigena.DC (antigen presenting cell) vrlo je važan za pokretanje T-staničnog imunološkog odgovora i kontrolu zaštitnog imunološkog odgovora, koji povezuje urođeni imunološki sustav i adaptivni imunološki sustav.Dodatno, trombocitni adenozin trifosfat (ATP) šalje signale kroz T-stanični receptor P2X7, što dovodi do povećane diferencijacije CD4 T pomoćnih stanica u proupalne T pomoćne 17 (Th17) stanice.Ostale komponente gustih granula trombocita (kao što su glutamat i serotonin) induciraju migraciju T stanica i povećavaju diferencijaciju monocita u DC.U PRP-u, ovi imunomodulatori izvedeni iz gustih čestica visoko su obogaćeni i imaju značajne imunološke funkcije.
Broj izravnih i neizravnih potencijalnih interakcija između trombocita i drugih (receptorskih) stanica je velik.Stoga primjena PRP-a u lokalnom okruženju patološkog tkiva može izazvati niz upalnih učinaka.
Koncentracija trombocita
C-PRP bi trebao sadržavati kliničke doze koncentriranih trombocita kako bi proizveo korisne terapijske učinke.Trombociti u C-PRP trebali bi stimulirati staničnu proliferaciju, sintezu mezenhimalnih i neurotrofnih čimbenika, poticati migraciju kemotaktičkih stanica i stimulirati imunoregulacijsku aktivnost, kao što je prikazano na slici.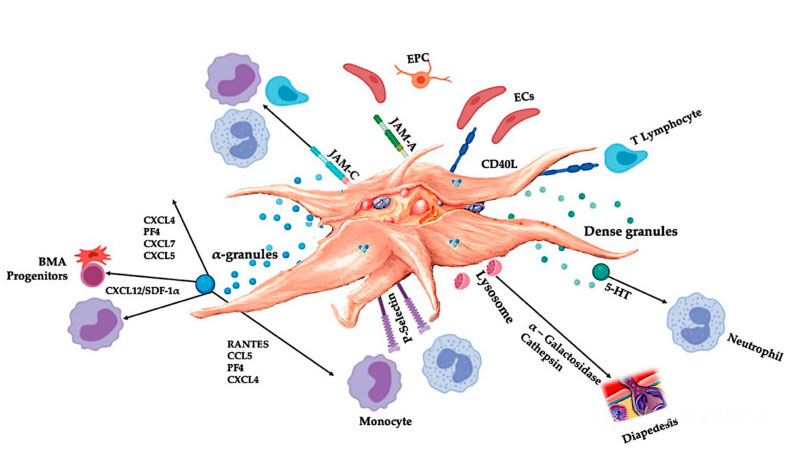
Aktivirani trombociti, otpuštanje PGF-a i adhezijske molekule posreduju u različitim međustaničnim interakcijama: kemotaksiji, staničnoj adheziji, migraciji i staničnoj diferencijaciji te reguliraju imunološke regulatorne aktivnosti.Ove međustaničke interakcije trombocita pridonose angiogenezi i upalnoj aktivnosti te u konačnici potiču proces oporavka tkiva.Kratice: BMA: aspirat koštane srži, EPC: endotelne progenitorske stanice, EC: endotelne stanice, 5-HT: 5-hidroksitriptamin, RANTES: aktivirana regulacija ekspresije normalnih T stanica i pretpostavljene sekrecije, JAM: tip spojne adhezijske molekule, CD40L: klaster 40 ligand, SDF-1 α: faktor-1 α, izveden iz stromalnih stanica, CXCL: ligand kemokina (CXC motiv), PF4: trombocitni faktor 4. Prilagođeno iz Everts et al.
Marx je bio prva osoba koja je dokazala da je cijeljenje kostiju i mekog tkiva poboljšano, a minimalni broj trombocita bio je 1 × 10 6 /µL。 Ovi rezultati su potvrđeni u studiji lumbalne fuzije kroz intervertebralni otvor, kada je doza trombocita bila veća od 1,3 × Pri 106 trombocita/µL, ova je studija pokazala više fuzije.Osim toga, Giusti et al.Otkriveno 1,5 × Mehanizam popravka tkiva pri dozi od 109 zahtijeva trombocite/mL za induciranje funkcionalne angiogeneze kroz aktivnost endotelnih stanica.U potonjoj studiji, više koncentracije smanjile su potencijal angiogeneze trombocita u i oko folikula.Osim toga, raniji podaci pokazali su da bi doza PRP-a također utjecala na rezultate liječenja.Stoga, kako bi značajno inducirao reakciju angiogeneze i stimulirao staničnu proliferaciju i migraciju stanica, C-PRP bi trebao sadržavati najmanje 7,5 u bočici od 5 mL PRP tretmana × 10 9 može isporučiti trombocite.
Osim ovisnosti o dozi, čini se da učinak PRP-a na aktivnost stanica jako ovisi o vremenu.Sophie i sur.Ovi rezultati sugeriraju da kratkotrajna izloženost ljudskim lizatima trombocita može stimulirati proliferaciju koštanih stanica i kemotaksiju.Naprotiv, dugotrajna izloženost PRP-u dovest će do nižih razina alkalne fosfataze i stvaranja minerala.
crvene krvne stanice
Crvena krvna zrnca odgovorna su za prijenos kisika do tkiva i prijenos ugljičnog dioksida iz tkiva u pluća.Nemaju jezgru i sastoje se od molekula hema koje se vežu na proteine.Komponente željeza i hema u crvenim krvnim stanicama potiču kombinaciju kisika i ugljičnog dioksida.Općenito, životni ciklus crvenih krvnih stanica je oko 120 dana.Iz cirkulacije ih uklanjaju makrofagi kroz proces koji se naziva starenje crvenih krvnih zrnaca.Crvena krvna zrnca u PRP uzorcima mogu biti oštećena u uvjetima smicanja (na primjer, operacija krvarenja cijele krvi, imunološki posredovani proces, oksidativni stres ili neadekvatna shema koncentracije PRP-a).Zbog toga se stanična membrana eritrocita razgrađuje i otpušta toksični hemoglobin (Hb), mjereno slobodnim hemoglobinom u plazmi (PFH), hemom i željezom.].PFH i produkti njegove razgradnje (hem i željezo) zajedno dovode do štetnih i citotoksičnih učinaka na tkiva, što dovodi do oksidativnog stresa, gubitka dušikovog oksida, aktivacije upalnih puteva i imunosupresije.Ovi učinci će na kraju dovesti do disfunkcije mikrocirkulacije, lokalne vazokonstrikcije i vaskularne ozljede, kao i ozbiljnog oštećenja tkiva.
Najvažnije je da kada se eritrociti koji sadrže C-PRP isporuče u tkivo, to će izazvati lokalnu reakciju zvanu eriptoza, koja će potaknuti oslobađanje učinkovitog inhibitora migracije citokina i makrofaga.Ovaj citokin inhibira migraciju monocita i makrofaga.Isporučuje snažne proupalne signale okolnim tkivima, inhibira migraciju matičnih stanica i proliferaciju fibroblasta te dovodi do značajne lokalne stanične disfunkcije.Stoga je važno ograničiti kontaminaciju eritrocita u PRP pripravcima.Osim toga, nikada nije utvrđena uloga crvenih krvnih stanica u regeneraciji tkiva.Adekvatno C-PRP centrifugiranje i postupak pripreme obično će smanjiti ili čak eliminirati prisutnost crvenih krvnih stanica, čime se izbjegavaju štetne posljedice hemolize i policitemije.
Leukociti u C-PRP
Prisutnost bijelih krvnih stanica u PRP pripravcima ovisi o opremi za liječenje i shemi pripreme.U PRP opremi baziranoj na plazmi, bijele krvne stanice su potpuno eliminirane;Međutim, bijele krvne stanice bile su značajno koncentrirane u PRP preparatu smeđeg sloja sedimentacije eritrocita.Zbog svojih imunoloških i obrambenih mehanizama domaćina, bijele krvne stanice uvelike utječu na unutarnju biologiju akutnih i kroničnih stanja tkiva.O tim će značajkama biti riječi u nastavku.Stoga prisutnost specifičnih leukocita u C-PRP-u može izazvati značajne stanične i tkivne učinke.Točnije, različiti sustavi sedimentacije eritrocita u smeđe-žutom sloju PRP-a koriste različite sheme pripreme, čime se proizvodi različit udio neutrofila, limfocita i monocita u PRP-u.Eozinofili i bazofili ne mogu se mjeriti u PRP pripravcima jer su njihove stanične membrane previše krhke da bi izdržale centrifugalne procesne sile.
Neutrofili
Neutrofili su esencijalni leukociti u mnogim putevima zacjeljivanja.Ti se putovi spajaju s antimikrobnim proteinima prisutnim u trombocitima i stvaraju gustu barijeru protiv invazivnih patogena.Postojanje neutrofila utvrđuje se prema ciljnom liječenju C-PRP-a.Povećane razine upale tkiva mogu biti potrebne u PRP bioterapiji za zbrinjavanje kroničnih rana ili u primjenama usmjerenim na rast ili zacjeljivanje kostiju.Važno je da su dodatne funkcije neutrofila pronađene u nekoliko modela, naglašavajući njihovu ulogu u angiogenezi i obnavljanju tkiva.Međutim, neutrofili također mogu izazvati štetne učinke, tako da nisu prikladni za neke primjene.Zhou i Wang dokazali su da uporaba PRP-a bogatog neutrofilima može dovesti do povećanja omjera kolagena tipa III prema kolagenu tipa I, čime se pogoršava fibroza i smanjuje čvrstoća tetive.Druge štetne karakteristike posredovane neutrofilima su otpuštanje upalnih citokina i matriksnih metaloproteinaza (MMP), koje mogu potaknuti upalu i katabolizam kada se primijene na tkiva.
Leukomonocit
U C-PRP, mononuklearni T i B limfociti su koncentriraniji od bilo koje druge bijele krvne stanice.Oni su usko povezani sa stanično posredovanom citotoksičnom adaptivnom imunošću.Limfociti mogu pokrenuti stanične reakcije za borbu protiv infekcije i prilagodbu napadačima.Osim toga, citokini izvedeni iz T-limfocita (interferon- γ [IFN- γ] i interleukin-4 (IL-4) pojačavaju polarizaciju makrofaga. Verassar et al. Dokazano je da konvencionalni T-limfociti mogu neizravno pospješiti cijeljenje tkiva u mišji model reguliranjem diferencijacije monocita i makrofaga.
Monocit – multipotentna popravljajuća stanica
Ovisno o korištenom uređaju za pripremu PRP-a, monociti mogu stršiti ili ne postojati u bočici za PRP tretman.Nažalost, o njihovom djelovanju i sposobnosti regeneracije rijetko se govori u literaturi.Stoga se malo pozornosti posvećuje monocitima u načinu pripreme ili konačnoj formuli.Grupa monocita je heterogena, potječe iz stanica progenitora u koštanoj srži i transportira se u periferna tkiva kroz put hematopoetskih matičnih stanica prema stimulaciji mikrookruženja.Tijekom homeostaze i upale, cirkulirajući monociti napuštaju krvotok i regrutiraju se u ozlijeđena ili degradirana tkiva.Mogu djelovati kao makrofagi (M Φ) Efektorske stanice ili stanice preteče.Monociti, makrofagi i dendritične stanice predstavljaju mononuklearni fagocitni sustav (MPS). Tipična značajka MPS-a je plastičnost njegovog obrasca ekspresije gena i funkcionalno preklapanje između ovih tipova stanica.U degeneriranim tkivima, rezidentni makrofagi, lokalno djelujući faktori rasta, proupalni citokini, apoptotične ili nekrotične stanice i mikrobni produkti pokreću monocite da se diferenciraju u MPS stanične skupine.Pretpostavimo da kada se C-PRP koji sadrži monocite visokog prinosa ubrizga u lokalno mikrookruženje bolesti, monociti će se vjerojatno diferencirati u M Φ da izazovu velike promjene stanica.
Od monocita do M Φ U procesu transformacije, specifični M Φ Fenotip.U posljednjih desetak godina razvijen je model koji integrira M Φ Složeni mehanizam aktivacije opisuje se kao polarizacija dva suprotna stanja: M Φ fenotipa 1 (M Φ 1, klasična aktivacija) i M Φ fenotipa 2 (M Φ 2, alternativna aktivacija).M Φ 1 karakterizira upalna sekrecija citokina (IFN-γ) i dušikov oksid za proizvodnju učinkovitog mehanizma ubijanja patogena.M Φ Fenotip također proizvodi faktor rasta vaskularnog endotela (VEGF) i faktor rasta fibroblasta (FGF).M Φ Fenotip je sastavljen od protuupalnih stanica s visokom fagocitozom.M Φ 2 Proizvodi komponente izvanstaničnog matriksa, angiogenezu i kemokine te interleukin 10 (IL-10).Uz obranu od patogena, M Φ također može smanjiti upalu i potaknuti obnovu tkiva.Važno je napomenuti da je M Φ 2 dodatno podijeljen na M in vitro Φ 2a、M Φ 2b i M Φ 2. Ovisi o podražaju.In vivo prevođenje ovih podtipova je teško jer tkivo može sadržavati miješane M Φ skupine.Zanimljivo, na temelju lokalnih signala iz okoliša i razina IL-4, proupalni M Φ 1 može se pretvoriti u poticanje popravka M Φ 2。 Iz ovih podataka, razumno je pretpostaviti da postoje visoke koncentracije monocita i M Φ C-PRP pripravaka mogu doprinijeti boljem obnavljanju tkiva jer imaju protuupalnu sposobnost obnavljanja tkiva i prijenosa staničnih signala.
Zbunjena definicija frakcije bijelih krvnih stanica u PRP-u
Prisutnost bijelih krvnih stanica u bočicama za PRP tretman ovisi o uređaju za pripremu PRP-a i može imati značajne razlike.Mnogo je sporova oko postojanja leukocita i njihovog doprinosa različitim sub-PRP proizvodima (kao što su PRGF, P-PRP, LP-PRP, LR-PRP, P-PRF i L-PRF) U nedavnom pregledu, šest randomiziranih kontrolirana ispitivanja (razina dokaza 1) i tri prospektivne komparativne studije (razina dokaza 2) uključivala su 1055 pacijenata, što ukazuje da su LR-PRP i LP-PRP imali sličnu sigurnost.Autor je zaključio da nuspojava PRP-a ne mora biti izravno povezana s koncentracijom bijelih krvnih stanica.U drugoj studiji, LR-PRP nije promijenio upalni interleukin (IL-1) kod OA koljena β、 IL-6, IL-8 i IL-17).Ovi rezultati podržavaju mišljenje da uloga leukocita u biološkoj aktivnosti PRP in vivo može potjecati od preslušavanja između trombocita i leukocita.Ova interakcija može potaknuti biosintezu drugih čimbenika (kao što je lipoksigen), koji mogu ublažiti ili pospješiti regresiju upale.Nakon početnog otpuštanja upalnih molekula (arahidonska kiselina, leukotrien i prostaglandin), lipoksigen A4 se oslobađa iz aktiviranih trombocita kako bi se spriječila aktivacija neutrofila.Upravo u tom okruženju M Φ fenotip s M Φ 1 prelazi na M Φ 2。 Osim toga, postoji sve više dokaza da se cirkulirajuće mononuklearne stanice mogu diferencirati u niz nefagocitnih tipova stanica zbog svoje pluripotencije.
Vrsta PRP-a utjecat će na MSC kulturu.U usporedbi s čistim PRP ili PPP uzorcima, LR-PRP može inducirati značajno veću proliferaciju MSC-a izvedenih iz koštane srži (BMMSC), s bržim oslobađanjem i boljom biološkom aktivnošću PGF-a.Sve te karakteristike pogoduju dodavanju monocita u bočicu za PRP tretman i prepoznavanju njihove imunomodulacijske sposobnosti i potencijala diferencijacije.
Kongenitalna i adaptivna imunološka regulacija PRP-a
Najpoznatija fiziološka funkcija trombocita je kontrola krvarenja.Nakupljaju se na mjestu oštećenja tkiva i oštećenih krvnih žila.Ti su događaji uzrokovani ekspresijom integrina i selektina koji stimuliraju adheziju i agregaciju trombocita.Oštećeni endotel dodatno otežava ovaj proces, a izloženi kolagen i drugi proteini subendotelnog matriksa potiču duboku aktivaciju trombocita.U tim slučajevima dokazana je važna uloga interakcije između von Willebrandovog faktora (vWF) i glikoproteina (GP), posebice GP-Ib.Nakon aktivacije trombocita, trombocitne α-、 guste, lizosomske i T-granule reguliraju egzocitozu i otpuštaju svoj sadržaj u izvanstanični okoliš.
Adhezijska molekula trombocita
Kako bismo bolje razumjeli ulogu PRP-a u upalnim tkivima i trombocitima u imunološkom odgovoru, trebali bismo razumjeti kako različiti površinski receptori trombocita (integrini) i spojne adhezijske molekule (JAM) i interakcije stanica mogu pokrenuti kritične procese u urođenom i adaptivnom imunitetu.
Integrini su adhezijske molekule stanične površine koje se nalaze u različitim tipovima stanica i eksprimiraju se u velikim količinama na trombocitima.Integrini uključuju a5b1, a6b1, a2b1 LFA-2, (GPIa/IIa) i aIIbb3 (GPIIb/IIIa).Obično postoje u statičkom stanju niskog afiniteta.Nakon aktivacije prelaze u stanje visokog afiniteta vezanja liganda.Integrini imaju različite funkcije na trombocitima i sudjeluju u interakciji trombocita s nekoliko vrsta bijelih krvnih stanica, endotelnih stanica i izvanstaničnog matriksa.Dodatno, kompleks GP-Ib-V-IX eksprimira se na membrani trombocita i glavni je receptor za vezanje s von vWF.Ova interakcija posreduje u početnom kontaktu između trombocita i izloženih subendotelnih struktura.Trombocitni integrin i GP kompleks povezani su s različitim upalnim procesima i imaju važnu ulogu u stvaranju trombocitno-leukocitnog kompleksa.Specifično, integrin aIIbb3 je neophodan za stvaranje stabilnog kompleksa kombiniranjem fibrinogena s receptorom antigena makrofaga 1 (Mac-1) na neutrofilima.
Trombociti, neutrofili i vaskularne endotelne stanice izražavaju specifične molekule stanične adhezije, zvane selektin.U upalnim stanjima trombociti izražavaju P-selektin i neutrofilni L-selektin.Nakon aktivacije trombocita, P-selektin se može vezati na ligand PSGL-1 koji postoji na neutrofilima i monocitima.Uz to, vezanje PSGL-1 inicira unutarstaničnu reakciju kaskade signala, koja aktivira neutrofile preko neutrofilnog integrina Mac-1 i antigena 1 povezanog s funkcijom limfocita (LFA-1).Aktivirani Mac-1 veže se na GPIb ili GPIIb/IIIa na trombocitima preko fibrinogena, čime se stabilizira interakcija između neutrofila i trombocita.Osim toga, aktivirani LFA-1 može se kombinirati s međustaničnom adhezijom trombocita 2 za daljnju stabilizaciju kompleksa neutrofila i trombocita za promicanje dugotrajne adhezije sa stanicama.
Trombociti i leukociti igraju ključnu ulogu u urođenim i adaptivnim imunološkim odgovorima
Tijelo može prepoznati strana tijela i ozlijeđena tkiva u akutnim ili kroničnim bolestima kako bi pokrenulo kaskadnu reakciju zacjeljivanja rana i upalni put.Urođeni i adaptivni imunološki sustav štiti domaćina od infekcije, a bijele krvne stanice igraju važnu ulogu u preklapanju dvaju sustava.Konkretno, monociti, makrofagi, neutrofili i prirodne stanice ubojice igraju ključnu ulogu u urođenom sustavu, dok limfociti i njihove podskupine igraju sličnu ulogu u adaptivnom imunološkom sustavu.
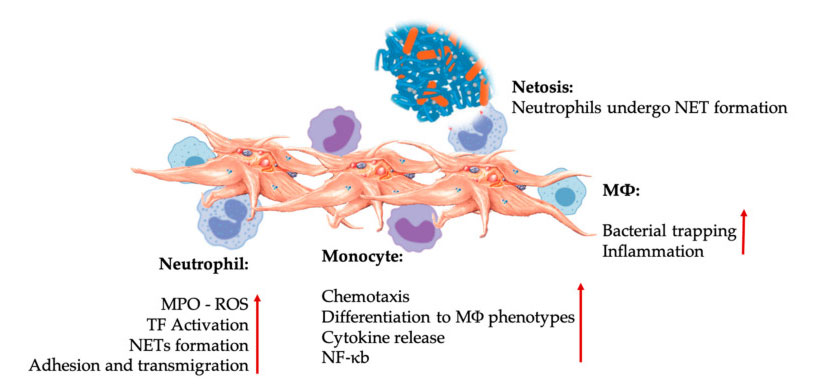
Interakcije trombocita i leukocita u interakcijama urođenih imunoloških stanica.Trombociti stupaju u interakciju s neutrofilima i monocitima, te konačno s M Φ Međusobno djeluju, prilagođavaju i povećavaju njihove efektorske funkcije.Ove interakcije trombocita i leukocita dovode do upale kroz različite mehanizme, uključujući NETozu.Kratice: MPO: mijeloperoksidaza, ROS: reaktivne vrste kisika, TF: tkivni faktor, NET: izvanstanična zamka neutrofila, NF- κ B: nuklearni faktor kappa B, M Φ: Makrofagi.
Urođeni imunološki sustav
Uloga urođenog imunološkog sustava je da nespecifično identificira invazivne mikroorganizme ili fragmente tkiva i potakne njihovo čišćenje.Kada se određene molekularne strukture koje se nazivaju receptori za prepoznavanje uzoraka površinske ekspresije (PRR) kombiniraju s molekularnim uzorcima povezanim s patogenom i molekularnim uzorcima povezanim s oštećenjem, aktivirat će se urođeni imunološki sustav.Postoje mnoge vrste PRR-ova, uključujući Toll-like receptor (TLR) i RIG-1 like receptor (RLR).Ovi receptori mogu aktivirati glavni faktor transkripcije kappa B (NF-κ B). On također regulira više aspekata urođenog i adaptivnog imunološkog odgovora.Zanimljivo je da trombociti također eksprimiraju različite imunoregulacijske receptorske molekule na svojoj površini i citoplazmi, kao što je P-selektin, transmembranski protein CD40 ligand (CD40L), citokine (kao što je IL-1 β, TGF- β) i TLR specifičan za trombocite). Zbog toga trombociti mogu komunicirati s različitim imunološkim stanicama.
Interakcija trombocita i bijelih stanica u urođenom imunitetu
Kada trombociti uđu ili napadnu krvotok ili tkivo, trombociti su jedna od stanica koje prve otkrivaju ozljede endotela i mikrobne patogene.Agregacija trombocita i promicanje otpuštanja trombocitnih agonista ADP, trombina i vWF, što rezultira aktivacijom trombocita i ekspresijom trombocitnih kemokinskih receptora C, CC, CXC i CX3C, uzrokujući tako trombocite na zaraženom mjestu ili ozljedu.
Urođeni imunološki sustav genetski je predodređen za otkrivanje napadača, poput virusa, bakterija, parazita i toksina, ili rana na tkivu i rana.To je nespecifičan sustav, jer će svaki patogen biti identificiran kao strani ili ne-vlastiti i brzo će se locirati.Urođeni imunološki sustav oslanja se na skup proteina i fagocita, koji prepoznaju dobro očuvane karakteristike patogena i brzo aktiviraju imunološki odgovor kako bi pomogli eliminirati napadače, čak i ako domaćin nikada prije nije bio izložen određenim patogenima.
Neutrofili, monociti i dendritične stanice najčešće su urođene imunološke stanice u krvi.Njihovo regrutiranje je neophodno za adekvatan rani imunološki odgovor.Kada se PRP koristi u regenerativnoj medicini, interakcija trombocita i bijelih stanica regulira upalu, zacjeljivanje rana i popravak tkiva.TLR-4 na trombocitima stimulira interakciju trombocita i neutrofila, koja regulira tzv. oksidativni prasak leukocita reguliranjem oslobađanja reaktivnih kisikovih vrsta (ROS) i mijeloperoksidaze (MPO) iz neutrofila.Osim toga, interakcija između trombocita-neutrofila i degranulacije neutrofila dovodi do stvaranja neutrofilno-izvanstaničnih zamki (NET).NET-ovi se sastoje od neutrofilne jezgre i drugog unutarstaničnog sadržaja neutrofila, koji može uhvatiti bakterije i ubiti ih kroz NETozu.Stvaranje NET-a bitan je mehanizam ubijanja neutrofila.
Nakon aktivacije trombocita, monociti mogu migrirati u bolesna i degenerativna tkiva, gdje provode aktivnosti adhezije i izlučuju upalne molekule koje mogu promijeniti kemotaksiju i proteolitička svojstva.Osim toga, trombociti mogu inducirati aktivaciju monocitnog NF-κ B za reguliranje efektorske funkcije monocita, koji je ključni medijator upalnog odgovora te aktivacije i diferencijacije imunoloških stanica.Trombociti dalje pospješuju endogeni oksidativni nalet monocita kako bi pospješili uništavanje fagocitnih patogena.Oslobađanje MPO je posredovano izravnom interakcijom između trombocita i monocita CD40L-MAC-1.Zanimljivo, kada P-selektin aktivira trombocite pod akutnim i kroničnim upalnim tkivnim stanjima, kemokini izvedeni iz trombocita PF4, RANTES, IL-1 β i CXCL-12 mogu spriječiti spontanu apoptozu monocita, ali pospješiti njihovu diferencijaciju u makrofage.
Adaptivni imunološki sustav
Nakon što nespecifični urođeni imunološki sustav prepozna oštećenje mikroba ili tkiva, specifični adaptivni imunološki sustav će to preuzeti.Adaptivni sustavi uključuju B-limfocite (B-stanice) koji vežu antigene i konvencionalne T-limfocite (Treg) koji koordiniraju uklanjanje patogena.T stanice se mogu grubo podijeliti na pomoćne T stanice (Th stanice) i citotoksične T stanice (Tc stanice, također poznate kao T stanice ubojice).Th stanice se dalje dijele na Th1, Th2 i Th17 stanice, koje imaju ključne funkcije kod upale.Th stanice mogu lučiti proupalne citokine (npr. IFN- γ、 TNF- β) i nekoliko interleukina (npr. IL-17). Posebno su učinkovite u sprječavanju intracelularnih virusnih i bakterijskih infekcija. Th stanice stimuliraju proliferaciju i diferencijaciju stanica uključenih u Tc stanice su efektorske stanice koje mogu eliminirati ciljane intracelularne i izvanstanične mikroorganizme i stanice.
Zanimljivo je da Th2 stanice proizvode IL-4 i utječu na M Φ polarizaciju, M Φ vođenu regeneraciju M Φ 2 fenotip, dok IFN- γ M Φ mijenjaju u upalni M Φ 1 fenotip, što ovisi o dozi i vremenu citokina.Nakon što se IL-4 aktivira, M Φ 2 inducira Treg stanice da se diferenciraju u Th2 stanice, a zatim proizvodi dodatni IL-4 (pozitivna povratna sprega).Th stanice pretvaraju M Φ Fenotip je usmjeren na regenerativni fenotip kao odgovor na biološke agense tkivnog podrijetla.Taj se mehanizam temelji na dokazima da Th stanice igraju značajnu ulogu u kontroli upale i obnavljanju tkiva.
Interakcija trombocita i bijelih stanica u adaptivnom imunitetu
Prilagodljivi imunološki sustav koristi antigen-specifične receptore i pamti prethodno susrećene patogene, te ih uništava kada naknadno naiđe na domaćina.Međutim, ti adaptivni imunološki odgovori razvijali su se sporo.Konias i sur.Pokazuje da komponenta trombocita doprinosi percepciji rizika i obnavljanju tkiva, te da interakcija između trombocita i leukocita potiče aktivaciju adaptivnog imunološkog odgovora.
Tijekom adaptivnog imunološkog odgovora, trombociti potiču odgovore monocita i makrofaga kroz sazrijevanje DC i NK stanica, što dovodi do specifičnih odgovora T stanica i B stanica.Stoga komponente granula trombocita izravno utječu na adaptivni imunitet ekspresijom CD40L, molekule koja je neophodna za regulaciju adaptivnog imunološkog odgovora.Trombociti kroz CD40L ne samo da igraju ulogu u prezentaciji antigena, već također utječu na reakciju T stanica.Liu i sur.Utvrđeno je da trombociti reguliraju odgovor CD4 T stanica na složen način.Ova diferencijalna regulacija podskupova CD4 T stanica znači da trombociti potiču CD4 T stanice da odgovore na upalne podražaje, stvarajući tako jake proupalne i protuupalne odgovore.
Trombociti također reguliraju adaptivni odgovor posredovan B stanicama na mikrobne patogene.Dobro je poznato da će CD40L na aktiviranim CD4 T stanicama potaknuti CD40 B stanica, dajući drugi signal potreban za aktivaciju B limfocita ovisnu o T stanicama, naknadnu konverziju alotipa i diferencijaciju i proliferaciju B stanica.Općenito, rezultati jasno pokazuju različite funkcije trombocita u adaptivnom imunitetu, ukazujući da trombociti povezuju interakciju između T stanica i B stanica putem CD40-CD40L, čime se pojačava odgovor B stanica ovisan o T stanicama.Osim toga, trombociti su bogati receptorima na staničnoj površini, koji mogu pospješiti aktivaciju trombocita i otpustiti veliki broj upalnih i biološki aktivnih molekula pohranjenih u različitim česticama trombocita, čime utječu na urođeni i adaptivni imunološki odgovor.
Proširena uloga serotonina izvedenog iz trombocita u PRP-u
Serotonin (5-hidroksitriptamin, 5-HT) ima jasnu ključnu ulogu u središnjem živčanom sustavu (CNS), uključujući toleranciju na bol.Procjenjuje se da se većina ljudskog 5-HT proizvodi u gastrointestinalnom traktu, a zatim kroz krvotok, gdje ga trombociti apsorbiraju putem transportera ponovne pohrane serotonina i pohranjuju u gustim česticama u visokoj koncentraciji (65 mmol/L).5-HT je dobro poznati neurotransmiter i hormon koji pomaže regulirati različite neuropsihološke procese u CNS-u (centralni 5-HT).Međutim, većina 5-HT postoji izvan središnjeg živčanog sustava (periferni 5-HT) i uključen je u regulaciju sistemskih i staničnih bioloških funkcija više organskih sustava, uključujući kardiovaskularni, plućni, gastrointestinalni, urogenitalni i funkcionalni sustav trombocita.5-HT ima metabolizam ovisan o koncentraciji na različitim vrstama stanica, uključujući adipocite, epitelne stanice i bijele krvne stanice.Periferni 5-HT također je snažan imunološki modulator, koji može stimulirati ili inhibirati upalu i utjecati na različite imunološke stanice putem svog specifičnog 5-HT receptora (5HTR).
Parakrini i autokrini mehanizam HT
Aktivnost 5-HT posredovana je njegovom interakcijom s 5HTR, što je superobitelj sa sedam članova (5-HT 1 – 7) i najmanje 14 različitih podtipova receptora, uključujući nedavno otkrivenog člana 5-HT 7, njegove periferne i funkciju u liječenju boli.U procesu degranulacije trombocita, aktivirani trombociti izlučuju veliki broj 5-HT izvedenog iz trombocita, koji može potaknuti vaskularnu kontrakciju i stimulirati aktivaciju susjednih trombocita i limfocita kroz ekspresiju 5-HTR na endotelnim stanicama, stanicama glatkih mišića i imunološke stanice.Pacala i sur.Proučavao se mitotski učinak 5-HT na vaskularne endotelne stanice te je utvrđen potencijal poticanja rasta oštećenih krvnih žila stimuliranjem angiogeneze.Kako su ovi procesi regulirani nije potpuno jasno, ali može uključivati diferencijalne dvosmjerne signalne putove u tkivnom mikrokrugu za regulaciju funkcija vaskularnih endotelnih stanica i glatkih mišićnih stanica, fibroblasta i imunoloških stanica putem specifičnih 5-HT receptora na tim stanicama .Opisana je autokrina funkcija trombocitnog 5-HT nakon aktivacije trombocita [REF].Oslobađanje 5-HT pojačava aktivaciju trombocita i regrutiranje cirkulirajućih trombocita, što dovodi do aktivacije signalnih kaskadnih reakcija i uzvodnih efektora koji podržavaju reaktivnost trombocita.
Imunomodulacijski učinak 5-HT
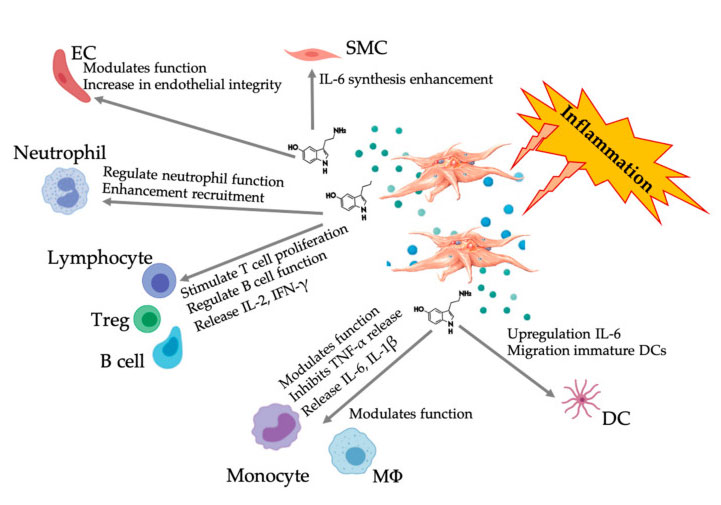
Sve više i više dokaza pokazuje da serotonin može igrati ulogu u različitim 5HTR kao imunološki modulator.Prema 5HTR izraženom u različitim leukocitima uključenim u upalnu reakciju, 5-HT izveden iz trombocita djeluje kao imunološki regulator u urođenom i adaptivnom imunološkom sustavu.5-HT može stimulirati proliferaciju Treg i regulirati funkcije B stanica, prirodnih stanica ubojica i neutrofila regrutiranjem DC i monocita na mjesto upale.Nedavne studije su pokazale da 5-HT izveden iz trombocita može regulirati funkciju imunoloških stanica pod određenim uvjetima.Stoga, korištenjem C-PRP, koncentracija trombocita veća od 1 × 10 6/µL može značajno pomoći u transportu koncentracije 5-HT izvedene iz velikih trombocita u tkivo.U mikrookruženju koje karakteriziraju upalne komponente, PRP može komunicirati s nekoliko imunoloških stanica koje igraju ključnu ulogu u tim patologijama, što može utjecati na kliničke rezultate.
Slika koja prikazuje višestruki odgovor 5-HT nakon aktivacije upalnih PRP trombocita.Nakon aktivacije trombocita, trombociti oslobađaju svoje granule, uključujući 5-HT u gustim granulama, koji ima širok raspon različitih učinaka na različite imunološke stanice, endotelne stanice i glatke mišićne stanice.Kratice: SMC: glatke mišićne stanice, EC: endotelne stanice, Treg: konvencionalni T limfociti, M Φ: makrofagi, DC: dendritične stanice, IL: interleukin, IFN- γ: Interferon γ。 Modificirano i prilagođeno iz Everts et al.i Hull et al.
Analgetsko djelovanje PRP-a
Aktivirani trombociti otpuštaju mnoge proupalne i protuupalne medijatore, koji ne samo da mogu uzrokovati bol, već i smanjiti upalu i bol.Jednom kada se primijeni, tipična dinamika trombocita PRP-a mijenja mikrookruženje prije popravka i regeneracije tkiva kroz niz složenih puteva povezanih s anabolizmom i katabolizmom, staničnom proliferacijom, diferencijacijom i regulacijom matičnih stanica.Ove karakteristike PRP-a dovode do primjene PRP-a u različitim kliničkim patološkim stanjima koja su obično povezana s kroničnom boli (kao što su sportske ozljede, ortopedske bolesti, bolesti kralježnice i složene kronične rane), iako točan mehanizam nije u potpunosti utvrđen.
Godine 2008. Evertz i sur.To je prvi randomizirani kontrolirani pokus koji je izvijestio o analgetskom učinku PRP preparata, koji se priprema iz smeđeg sloja autologne sedimentacije eritrocita i aktivira autolognim trombinom nakon operacije ramena.Primijetili su značajno smanjenje rezultata vizualne analogne ljestvice, korištenje analgetika na bazi opioida i uspješniju postoperativnu rehabilitaciju.Važno je napomenuti da oni odražavaju analgetski učinak aktiviranih trombocita i spekuliraju o mehanizmu trombocita koji otpuštaju 5-HT.Ukratko, trombociti su u stanju mirovanja u svježe pripremljenom PRP-u.Nakon izravne ili neizravne aktivacije trombocita (tkivni faktor), trombociti mijenjaju oblik i proizvode dovoljno lažnih za poticanje agregacije trombocita.Zatim oslobađaju unutarstanične α- i guste čestice.Tkivo tretirano aktiviranim PRP-om bit će napadnuto PGF-om, citokinima i drugim lizosomima trombocita.Točnije, kada guste čestice otpuste svoj sadržaj, otpustit će veliku količinu 5-HT koji regulira bol.U C-PRP koncentracija trombocita je 5 do 7 puta veća od one u perifernoj krvi.Stoga je otpuštanje 5-HT iz trombocita astronomsko.Zanimljivo, Sprott i sur.Izvješće je primijetilo da je bol značajno ublažena nakon akupunkture i moksibustije, koncentracija trombocitnog 5-HT bila je značajno smanjena, a zatim je povećana razina 5-HT u plazmi.
U perifernom dijelu, trombociti, mastociti i endotelne stanice otpuštaju endogeni 5-HT tijekom ozljede tkiva ili kirurške traume.Zanimljivo je da su različiti 5-HT receptori neurona otkriveni u perifernom području, što je potvrdilo da 5-HT može interferirati s nociceptivnim prijenosom u perifernom području.Ove studije pokazuju da 5-HT može utjecati na nociceptivni prijenos perifernih tkiva preko 5-HT1, 5-HT2, 5-HT3, 5-HT4 i 5-HT7 receptora.
5-HT sustav predstavlja snažan sustav koji može smanjiti i povećati stupanj boli nakon štetne stimulacije.Središnja i periferna regulacija nociceptivnih signala i promjene u 5-HT sustavu zabilježene su u bolesnika s kroničnom boli.Posljednjih godina veliki broj studija usredotočio se na ulogu 5-HT i njegovih odgovarajućih receptora u obradi i reguliranju štetnih informacija, što je rezultiralo lijekovima kao što su selektivni inhibitori ponovne pohrane serotonina (SSRI).Ovaj lijek inhibira ponovnu pohranu serotonina u presinaptičke neurone nakon otpuštanja serotonina.Utječe na trajanje i intenzitet komunikacije serotonina i alternativno je liječenje kronične boli.Potrebna su daljnja klinička istraživanja kako bi se jasno razumio molekularni mehanizam regulacije boli 5-HT izvedenim iz PRP-a u kroničnim i degenerativnim bolestima.
Drugi podaci za rješavanje potencijalnog analgetskog učinka PRP-a mogu se dobiti nakon testa analgetika na životinjskom modelu.Usporedni statistički zaključci u ovim modelima izazovni su jer te studije sadrže previše varijabli.Ipak, neke kliničke studije bavile su se nociceptivnim i analgetskim učincima PRP-a.Nekoliko je studija pokazalo da pacijenti koji se liječe zbog tendinoze ili puknuća rotatorne manšete imaju slabo ublažavanje boli.Nasuprot tome, nekoliko drugih studija pokazalo je da PRP može smanjiti ili čak eliminirati bol pacijenata s degeneracijom tetiva, OA, plantarnim fasciitisom i drugim bolestima stopala i gležnja.Konačna koncentracija trombocita i biološki sastav stanica identificirani su kao ključne karakteristike PRP-a, koje pomažu u promatranju dosljednog analgetskog učinka nakon primjene PRP-a.Ostale varijable uključuju metodu primjene PRP-a, tehnologiju primjene, protokol aktivacije trombocita, razinu biološke aktivnosti oslobođenih PGF-a i citokina, vrstu tkiva primjene PRP-a i vrstu ozljede.
Važno je napomenuti da je Kuffler riješio potencijal PRP-a u ublažavanju boli kod pacijenata s blagom do teškom kroničnom neuropatskom boli, sekundarno zbog oštećenog neregenerativnog živca.Svrha ove studije je istražiti može li se neuropatska bol smanjiti ili povući zahvaljujući PRP-u koji potiče regeneraciju aksona i reinervaciju ciljnog živca.Iznenađujuće, među pacijentima koji se liječe, neuropatska bol još uvijek je eliminirana ili ublažena najmanje šest godina nakon operacije.Osim toga, svi su pacijenti počeli ublažavati bol unutar tri tjedna nakon primjene PRP-a.
Nedavno su slični analgetski PRP učinci uočeni u području postoperativne rane i njege kože.Zanimljivo je da su autori izvijestili o fiziološkim aspektima boli u ranama povezanim s vaskularnom ozljedom i hipoksijom kožnog tkiva.Također su raspravljali o važnosti angiogeneze u optimizaciji oksigenacije i isporuke hranjivih tvari.Njihova je studija pokazala da su u usporedbi s kontrolnom skupinom, pacijenti koji su primali PRP tretman imali manje boli i značajno povećanu angiogenezu.Naposljetku, Johal i njegovi kolege proveli su sustavni pregled i meta-analizu i zaključili da PRP može smanjiti bol nakon primjene PRP-a u ortopedskim indikacijama, posebno kod pacijenata koji primaju liječenje vanjskog epikondilitisa i osteoartritisa koljena.Nažalost, ova studija nije specificirala učinke bijelih krvnih stanica, koncentraciju trombocita ili upotrebu egzogenih aktivatora trombocita, jer bi te varijable utjecale na ukupnu učinkovitost PRP-a.Optimalna koncentracija PRP trombocita za maksimalno ublažavanje boli nije jasna.U štakorskom modelu tendinoze, koncentracija trombocita bila je 1,0 × 10 6 / μ Na L, bol se može potpuno ublažiti, dok je ublažavanje boli uzrokovano PRP-om s polovicom koncentracije trombocita značajno smanjeno.Stoga potičemo više kliničkih studija za istraživanje analgetskih učinaka različitih PRP pripravaka.
PRP i učinak angiogeneze
C-PRP pripravci u preciznoj regenerativnoj medicini omogućuju isporuku biomolekula koje oslobađaju visoke koncentracije trombocita aktiviranih na mjestima ciljanog tkiva.Stoga su pokrenute različite kaskadne reakcije koje pridonose imunološkoj regulaciji na licu mjesta, upalnom procesu i angiogenezi za promicanje zacjeljivanja i popravka tkiva.
Angiogeneza je dinamički proces u više koraka koji uključuje klijanje i tkivne mikrožile iz već postojećih krvnih žila.Angiogeneza je napredovala zahvaljujući nizu bioloških mehanizama, uključujući migraciju endotelnih stanica, proliferaciju, diferencijaciju i podjelu.Ti su stanični procesi preduvjeti za nastanak novih krvnih žila.Oni su bitni za rast već postojećih krvnih žila kako bi se obnovio protok krvi i podržale visoku metaboličku aktivnost popravka i regeneracije tkiva.Ove nove krvne žile omogućuju isporuku kisika i hranjivih tvari te uklanjanje nusproizvoda iz tretiranih tkiva.
Aktivnost angiogeneze regulirana je stimulacijom angiogenog faktora VEGF i anti-angiogenih faktora (npr. angiostatin i trombospondin-1 [TSP-1]).U bolesnom i degradiranom mikrookruženju (uključujući nisku napetost kisika, nizak pH i visoku razinu mliječne kiseline), lokalni angiogenetski čimbenici obnovit će aktivnost angiogeneze.
Nekoliko medija topljivih u trombocitima, kao što su bazični FGF i TGF-β i VEGF mogu stimulirati endotelne stanice da proizvode nove krvne žile.Landsdown i Fortier objavili su različite rezultate vezane uz sastav PRP-a, uključujući unutartrombocitne izvore mnogih angiogenih regulatora.Osim toga, zaključili su da povećanje angiogeneze pridonosi cijeljenju MSK bolesti u područjima sa slabom vaskularizacijom, kao što je puknuće meniskusa, ozljeda tetive i druga područja sa slabom vaskularizacijom.
Poticanje i antiangiogena svojstva trombocita
U posljednjih nekoliko desetljeća, objavljene studije su dokazale da trombociti igraju ključnu ulogu u primarnoj hemostazi, stvaranju ugrušaka, oslobađanju faktora rasta i citokina te regulaciji angiogeneze kao dijela procesa popravljanja tkiva.Paradoksalno, PRP α- granule sadrže arsenal proangiogenih čimbenika rasta, antiangiogenih proteina i citokina (kao što su PF4, inhibitor aktivatora plazminogena-1 i TSP-1) i ciljaju oslobađanje specifičnih čimbenika koji igraju ulogu .Uloga u angiogenezi.Stoga se uloga PRP-a u kontroli regulacije angiogeneze može definirati aktivacijom specifičnih receptora stanične površine, TGF- β Pokretanjem proangiogenih i antiangiogenih reakcija.Sposobnost trombocita da provode put angiogeneze potvrđena je u patološkoj angiogenezi i tumorskoj angiogenezi.
Angiogeni faktor rasta izveden iz trombocita i antiangiogeni faktor rasta, izveden iz α-I gustih i adhezivnih molekula.Što je najvažnije, opće je prihvaćeno da je ukupni učinak trombocita na angiogenezu proangiogen i stimulativan.Očekuje se da će PRP terapija kontrolirati indukciju angiogeneze, što će doprinijeti učinku liječenja mnogih bolesti, poput zacjeljivanja rana i popravka tkiva.Primjena PRP-a, točnije primjena visoke koncentracije PGF-a i drugih trombocitnih citokina, može inducirati angiogenezu, angiogenezu i arteriogenezu, jer se faktor 1a izveden iz stromalnih stanica veže na CXCR4 receptor na endotelnim progenitorskim stanicama.Bill i sur.Pretpostavlja se da PRP povećava ishemijsku neovaskularizaciju, što može biti posljedica stimulacije angiogeneze, angiogeneze i arteriogeneze.U njihovom in vitro modelu, proliferacija endotelnih stanica i stvaranje kapilara bili su inducirani velikim brojem različitih PDG, od kojih je VEGF bio glavni angiogenski stimulator.Drugi važan i bitan čimbenik za obnavljanje puta angiogeneze je sinergija između višestrukih PGF-ova.Richardson i sur.Dokazano je da je sinergističko djelovanje angiogenog faktora trombocitnog faktora rasta-bb (PDGF-BB) i VEGF dovelo do brzog stvaranja zrele vaskularne mreže u usporedbi s djelovanjem pojedinačnog faktora rasta.Kombinirani učinak ovih čimbenika nedavno je potvrđen u studiji o poboljšanju cerebralne kolateralne cirkulacije kod miševa s dugotrajnom hipoperfuzijom.
Ono što je najvažnije, in vitro studija mjerila je proliferativni učinak endotelnih stanica ljudske vene pupčane vene i različite koncentracije trombocita na odabir uređaja za pripremu PRP-a i strategiju doziranja trombocita, a rezultati su pokazali da je optimalna doza trombocita 1,5 × 10 6 trombocita/μ. 50. Za promicanje angiogeneze.Previsoka koncentracija trombocita može inhibirati proces angiogeneze, pa je učinak slab.
Starenje stanica, starenje i PRP
Starenje stanica može se potaknuti različitim podražajima.To je proces u kojem se stanice prestaju dijeliti i prolaze kroz jedinstvene fenotipske promjene kako bi se spriječio neograničeni rast oštećenih stanica, što ima važnu ulogu u prevenciji raka.U procesu fiziološkog starenja, starenje replikacije stanica također će pospješiti starenje stanica, a sposobnost regeneracije MSC-a bit će smanjena.
Učinci starenja i starenje stanica
In vivo, mnoge će vrste stanica stariti i nakupljati se u različitim tkivima tijekom starenja, među kojima postoji veliki broj stanica koje stare.Čini se da se nakupljanje stanica starenja povećava s godinama, oštećenjem imunološkog sustava, oštećenjem tkiva ili čimbenicima povezanim sa stresom.Mehanizam staničnog starenja identificiran je kao patogeni čimbenik bolesti povezanih sa starenjem, kao što su osteoartritis, osteoporoza i degeneracija intervertebralnog diska.Razni podražaji pogoršat će starenje stanica.Kao odgovor, sekretorni fenotip povezan sa starenjem (SASP) lučit će visoke koncentracije proteinskih stanica i citokina.Ovaj poseban fenotip povezan je sa starenjem stanica, u kojima luče visoke razine upalnih citokina (kao što su IL-1, IL-6, IL-8), faktora rasta (kao što su TGF-β、 HGF, VEGF, PDGF), MMP i katepsin.U usporedbi s mladim ljudima, dokazano je da se SAPS povećava s godinama, jer je stacionarni proces uništen, što rezultira starenjem stanica i smanjenom sposobnošću regeneracije.Točnije kod bolesti zglobova i bolesti skeletnih mišića.U tom smislu, starenje imunološkog sustava smatra se značajnom promjenom u spektru izlučivanja imunoloških stanica, što ukazuje na povećanje koncentracije TNF-a, IL-6 i/ili Il-1b, što dovodi do kronične upale niskog stupnja.Vrijedno je napomenuti da je disfunkcija matičnih stanica također povezana s nestaničnim autonomnim mehanizmima, kao što je starenje stanica, posebno proizvodnja proupalnih i antiregenerativnih čimbenika kroz SASP.
Naprotiv, SASP također može potaknuti plastičnost stanica i reprogramiranje susjednih stanica.Osim toga, SASP može organizirati komunikaciju s različitim imunološkim medijatorima i aktivirati imunološke stanice za poticanje čišćenja stanica koje stare.Razumijevanje uloge i funkcije stanica koje stare pridonijet će zacjeljivanju i remodeliranju tkiva MSK mišića i kroničnih rana.
Važno je napomenuti da su Ritcka i sur.Provedeno je opsežno istraživanje i otkrivena je glavna i korisna uloga SASP-a u poticanju plastičnosti stanica i regeneracije tkiva, te je uveden koncept prolaznog liječenja stanica koje stare.Oprezno su spomenuli da je starenje uglavnom blagotvoran i regenerativan proces.
Starenje stanica i potencijal PRP-a
Kako se broj matičnih stanica smanjuje, starenje će utjecati na učinak matičnih stanica.Slično, kod ljudi, karakteristike matičnih stanica (kao što su suhoća, proliferacija i diferencijacija) također se smanjuju s godinama.Wang i Nirmala izvijestili su da bi starenje smanjilo karakteristike matičnih stanica tetivnih stanica i broj receptora faktora rasta.Studija na životinjama pokazala je da je koncentracija PDGF kod mladih konja bila visoka.Zaključili su da povećanje broja GF receptora i broja GF kod mladih pojedinaca može imati bolji stanični odgovor na PRP tretman od starijih pojedinaca kod mladih pojedinaca.Ovi nalazi otkrivaju zašto PRP liječenje može biti manje učinkovito ili čak neučinkovito kod starijih pacijenata s manje matičnih stanica i "loše kvalitete".Dokazano je da se proces starenja starenja hrskavice poništava i da se razdoblje odmora hondrocita produljuje nakon PRP injekcije.Jia i sur.Koristi se za proučavanje fotostarenja mišjih dermalnih fibroblasta in vitro, sa i bez PRP tretmana, kako bi se pojasnio mehanizam protudjelovanja PGF-a u ovom modelu.PRP skupina pokazala je izravan učinak na izvanstanični matriks, povećala kolagen tipa I i smanjila sintezu metaloproteinaza, što ukazuje da PRP može spriječiti starenje stanica, a također i kod degenerativne MSK bolesti.
U drugoj studiji, PRP je korišten za prikupljanje ostarjelih matičnih stanica koštane srži iz ostarjelih miševa.Utvrđeno je da PRP može oporaviti različite funkcije matičnih stanica nakon starenja, poput stanične proliferacije i stvaranja kolonija, te rekonstruirati markere povezane sa starenjem stanica.
Nedavno su Oberlohr i njegovi kolege opsežno proučavali ulogu starenja stanica u slabljenju regeneracije mišića i procijenili PRP i plazmu siromašnu trombocitima (PPP) kao mogućnosti biološkog liječenja za popravak skeletnih mišića.Zamislili su da će se PRP ili PPP tretman za popravak skeletnih mišića temeljiti na biološkim čimbenicima prilagođenim za SASP specifične stanične markere i druge čimbenike koji dovode do razvoja fibroze.
Razumno je vjerovati da prije primjene PRP-a ciljano starenje stanica može poboljšati karakteristike regeneracije učinkovitosti biološkog tretmana smanjenjem lokalnih SASP faktora.Predloženo je da je još jedna opcija za poboljšanje rezultata PRP i PPP tretmana za regeneraciju skeletnih mišića selektivno uklanjanje stanica koje stare pomoću čistača starenja.Nema sumnje da su nedavni rezultati istraživanja o učinku PRP-a na starenje i starenje stanica fascinantni, no oni su još uvijek u početnoj fazi.Stoga je nerazumno davati bilo kakve prijedloge u ovom trenutku.
(Sadržaj ovog članka je ponovno tiskan i ne dajemo nikakvo izričito ili implicitno jamstvo za točnost, pouzdanost ili potpunost sadržaja sadržanog u ovom članku i nismo odgovorni za mišljenja ovog članka, molimo za razumijevanje.)
Vrijeme objave: 1. ožujka 2023